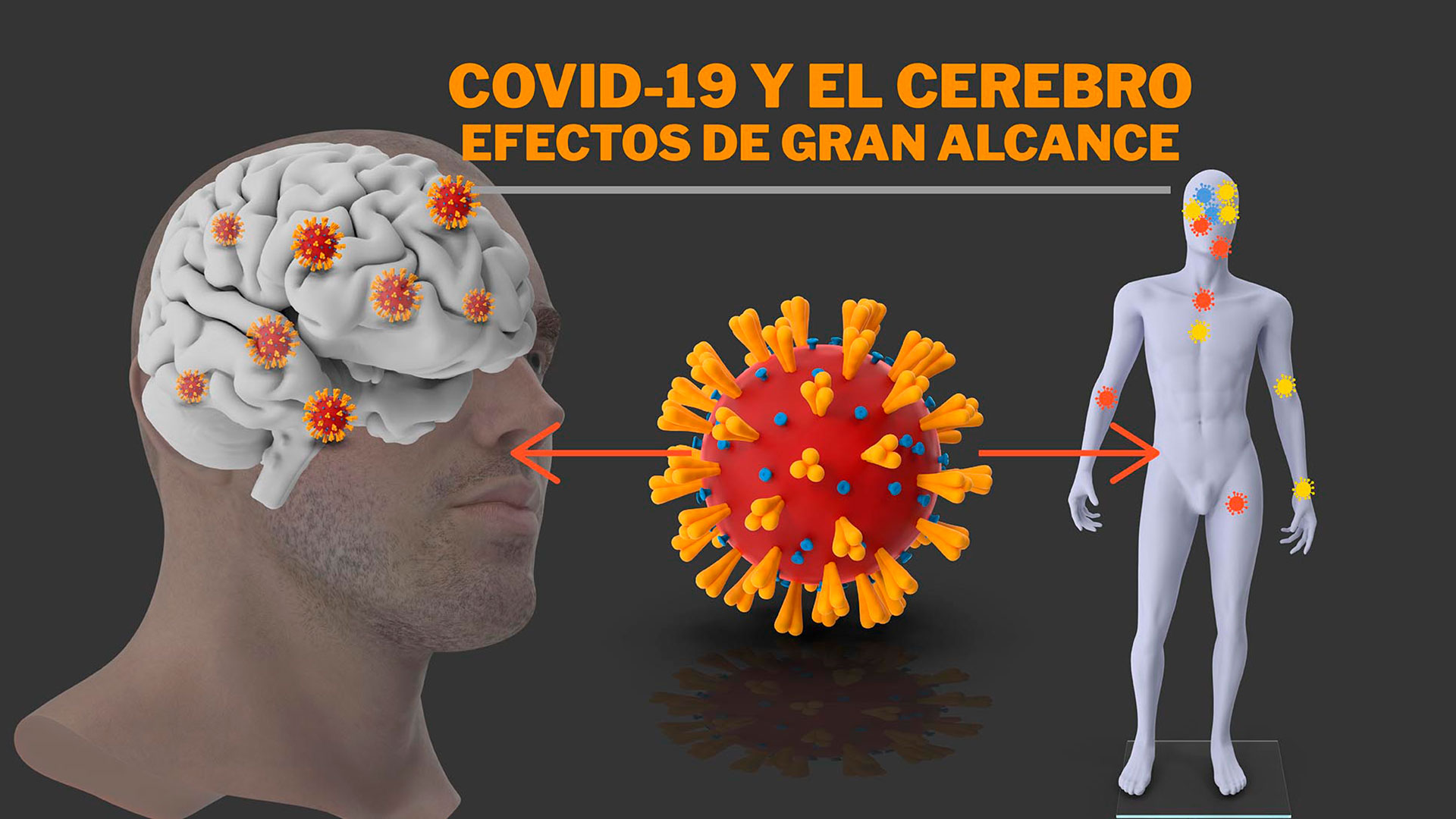
La enfermedad por de COVID-19 es principalmente una enfermedad respiratoria, sin embargo, un número cada vez mayor de informes indican que la infección por SARS-CoV-2 también puede causar manifestaciones neurológicas graves, incluidos casos precipitantes de probable enfermedad de Parkinson.
Ahora, una nueva investigación dirigida por la Universidad de Queensland (UQ), Australia, descubrió que el COVID-19 activa la misma respuesta inflamatoria en el cerebro que la enfermedad de Parkinson. El descubrimiento identificó un posible riesgo futuro de afecciones neurodegenerativas en personas que han tenido COVID-19, pero también un posible tratamiento.
El equipo de la UQ estuvo dirigido por el profesor Trent Woodruff y el doctor Eduardo Albornoz Balmaceda de la Facultad de Ciencias Biomédicas de la UQ , y virólogos de la Facultad de Química y Biociencias Moleculares.
 Los anticuerpos producidos en respuesta a la enfermedad COVID-19 pueden dirigirse por error a células cruciales para la barrera hematoencefálica
Los anticuerpos producidos en respuesta a la enfermedad COVID-19 pueden dirigirse por error a células cruciales para la barrera hematoencefálica
“Estudiamos el efecto del virus en las células inmunitarias del cerebro, la ‘microglía’, que son las células clave involucradas en la progresión de enfermedades cerebrales como el Parkinson y el Alzheimer”, dijo el profesor Woodruff a cargo el ensayo. “Nuestro equipo cultivó microglía humana en el laboratorio e infectó las células con SARS-CoV-2, el virus que causa el COVID-19. Encontramos que las células efectivamente se ‘enojaron’, activando la misma vía que las proteínas del Parkinson y el Alzheimer pueden activar en la enfermedad, los inflamasomas”, agregó.
El doctor Albornoz Balmaceda precisó que la activación de la vía del inflamasoma provocó un “fuego” en el cerebro, que inicia un proceso crónico y sostenido de destrucción de neuronas. “Es una especie de asesino silencioso, porque no ves ningún síntoma externo durante muchos años. Puede explicar por qué algunas personas que han tenido COVID-19 son más vulnerables a desarrollar síntomas neurológicos similares a la enfermedad de Parkinson”, sostuvo Albornoz Balmaceda.
Los investigadores encontraron que la proteína de pico del virus fue suficiente para iniciar el proceso inflamatorio y se exacerbó aún más cuando ya había proteínas en el cerebro relacionadas con el Parkinson. “Entonces, si alguien ya está predispuesto a la enfermedad de Parkinson, tener COVID-19 podría ser como verter más combustible en ese ‘fuego’ en el cerebro. Lo mismo se aplicaría a la predisposición al Alzheimer y otras demencias que se han relacionado con los inflamasomas”, indicó Woodruff.
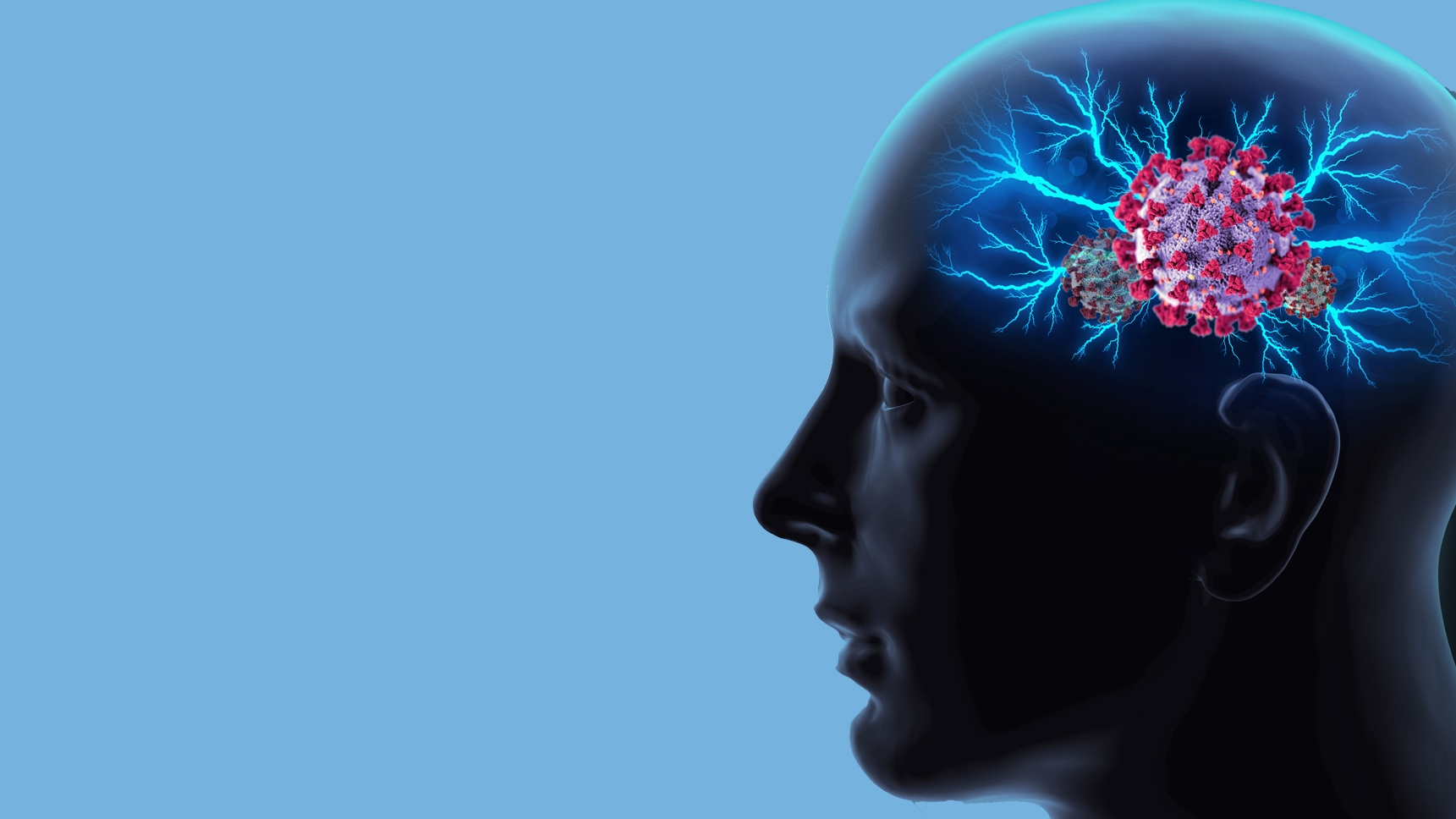 El virus infecta a los astrocitos, que son unas células cerebrales que llevan a cabo un elevado número de funciones clave para la realización de la actividad nerviosa, llegando a causar cambios estructurales en el cerebro
El virus infecta a los astrocitos, que son unas células cerebrales que llevan a cabo un elevado número de funciones clave para la realización de la actividad nerviosa, llegando a causar cambios estructurales en el cerebro
Tratamiento potencial
Pero el estudio también encontró un tratamiento potencial. Los investigadores administraron una clase de fármacos inhibidores desarrollados por la UQ que actualmente se encuentran en ensayos clínicos con pacientes de Parkinson. “Descubrimos que bloqueó con éxito la vía inflamatoria activada por COVID-19, esencialmente apagando el fuego. El fármaco redujo la inflamación tanto en ratones infectados con COVID-19 como en las células de microglía de humanos, lo que sugiere un posible enfoque de tratamiento para prevenir la neurodegeneración en el futuro”, dijo Albornoz Balmaceda.
El profesor Woodruff remarcó que si bien la similitud entre la forma en que COVID-19 y las enfermedades de demencia afectan el cerebro era preocupante, también significaba que ya existía un posible tratamiento. “Se necesita más investigación, pero este es potencialmente un nuevo enfoque para tratar un virus que de otro modo podría tener ramificaciones de salud a largo plazo incalculables”.
En otra reciente investigación internacional, se pudo descubrir que la respuesta inmunitaria desencadenada por la enfermedad COVID-19 puede dañar los vasos sanguíneos del cerebro y provocar síntomas neurológicos a corto y largo plazo.
 Los investigadores encontraron que la proteína de pico del virus fue suficiente para iniciar el proceso inflamatorio y se exacerbó aún más cuando ya había proteínas en el cerebro relacionadas con el Parkinson ( REUTERS/Toby Melville)
Los investigadores encontraron que la proteína de pico del virus fue suficiente para iniciar el proceso inflamatorio y se exacerbó aún más cuando ya había proteínas en el cerebro relacionadas con el Parkinson ( REUTERS/Toby Melville)
Se trata de un estudio realizado por los Institutos Nacionales de la Salud (NIH) publicado en la revista especializada Brain. Para hacer el trabajo, investigadores del Instituto Nacional de Trastornos Neurológicos y Ataques Cerebrovasculares (NINDS) examinaron los cambios cerebrales en nueve personas que murieron repentinamente tras contraer el virus. Los científicos descubrieron que los anticuerpos -que son unas proteínas producidas por el sistema inmunitario en respuesta a los virus y otros invasores- están implicados en un ataque a las células que recubren los vasos sanguíneos del cerebro, lo que provoca inflamación y daños.
“Los pacientes suelen desarrollar complicaciones neurológicas con el COVID-19, pero el proceso fisiopatológico subyacente no se conoce bien”, afirmó el doctor Avindra Nath, director clínico del NINDS y autor principal del estudio. “Anteriormente habíamos demostrado el daño de los vasos sanguíneos y la inflamación en los cerebros de los pacientes en la autopsia, pero no entendíamos la causa del daño. Creo que en este trabajo hemos conseguido una importante visión de la cascada de acontecimientos”, explicó.
El doctor Nath y su equipo descubrieron que los anticuerpos producidos en respuesta a la enfermedad COVID-19 pueden dirigirse por error a células cruciales para la barrera hematoencefálica. Las células endoteliales, estrechamente empaquetadas, ayudan a formar la barrera hematoencefálica, que impide que las sustancias nocivas lleguen al cerebro y permite el paso de las sustancias necesarias.
 El COVID-19 dejar secuelas en el cerebro tanto en pacientes con cuadros leves como graves (Getty Images)
El COVID-19 dejar secuelas en el cerebro tanto en pacientes con cuadros leves como graves (Getty Images)
Los daños en las células endoteliales de los vasos sanguíneos del cerebro pueden provocar la fuga de proteínas de la sangre. Esto provoca hemorragias y coágulos en algunos pacientes con COVID-19 y puede aumentar el riesgo de un ataque cerebral.
Los resultados sugieren que los tratamientos diseñados para prevenir el desarrollo de los complejos inmunes observados en el estudio podrían ser terapias potenciales para los síntomas neurológicos del COVID Prolongado o Covid de larga duración.





